แอนแทรกซ์ Anthrax
ปัจจุบันโรค anthrax ได้รับความสนใจเป็นอย่างมาก มีแนวโน้มว่าจะใช้ spore ของ Bacillus antracis เป็นอาวุธโดยประเทศต่างๆ และกลุ่มผู้ก่อการร้าย
|
|
|
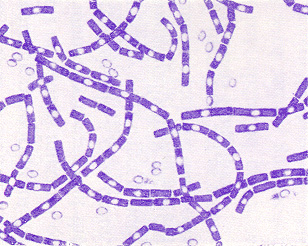
Bacillus anthracis. Gram stain.
รูปร่างเซลล์มีลักษณะเป็นสี่เหลี่ยมจตุรัส มี endospores รูปร่างเป็นวงรีอยู่ตรงกลาง สะท้อนแสงได้ดี และย้อมไม่ติดสี |
B anthracis เป็นแบคทีเรียกรัมบวก ทรงแท่ง ไม่เคลื่อนใหว เจริญได้ดีในวุ้นเลี้ยงเชื้อเกือบทุกชนิดที่ 35 องศาเซลเซียส ในสภาวะที่มีออกซิเจน เมื่อนำเชื้อที่ได้จากวุ้นเลี้ยงเชื้อมาดูด้วยกล้องจุลทรรศน์จะเห็นB anthracis ต่อกันเป็นสายยาวคล้ายลำไม้ไผ่ ภายในแบคทีเรียบางตัวอาจมี spore รูปทรงรีอยู่ตรงกลาง เรียกว่า endospore แต่ถ้าหากนำเชื้อจาก clinical specimen ที่เก็บได้จากคนหรือสัตว์ในขณะที่ยังมีชีวิตอยู่มาดูด้วยกล้องจุลทรรศน์ จะไม่เห็น spore เนื่องจากเชื้อจะไม่สร้าง spore ในสิ่งมีชีวิต เมื่อนำเชื้อมาเพาะบน blood agar จะได้ colony ลักษณะหยาบสีขาวเทา ไม่ทำให้เม็ดเลือดแดงแตกหรือทำให้เม็ดเลือดแดงแตกเพียงเล็กน้อย
การติดต่อมาสู่คนติดต่อได้ 3 ทาง คือ
Cutaneous anthraxเป็นรูปแบบของ anthrax ที่พบพบบ่อยที่สุด 95-98% การสัมผัสกับซากสัตว์ที่ตายจากโรค รอยโรคบนผิวหนังมีลักษณะเฉพาะ มักเกิดบริเวณแขนและมือ ลำดับถัดไปได้แก่หน้าและลำคอ รอยโรคเป็น papule มีอาการคันเหมือนถูกแมลงกัด ขนาด papule จะขยายใหญ่ขึ้น ภายใน 1-2 ขั่วโมงจะกลายเป็น ulcer ซึ่งล้อมรอบด้วย vesicle หากนำน้ำใน vesicle ไปตรวจหรือเพาะเชื้อจะพบ B antracis รอยโรคมีลักษณะกลมขนาดเส้นผ่าศูนย์กลาง 1-3 ซม. ต่อมาจะมี edema รอบๆ พร้อมทั้งมี eschar สีดำเกิดขึ้นตรงกลาง (eschar ในสครับไทฟัส จะไม่เจ็บ มีขนาดเล็กกว่า eschar ของโรคแอนแทรกซ์ ไม่มี lymphadema เท่าผู้ป่วยโรคแอนแทรกซ์ เนื่องจากโรคแอนทรกซ์ เชื้อ invade lymphatic อย่างรวดเร็ว ทำให้เกิด lymphadema ได้รวดเร็ว) รอยโรคมักมีอาการคันมากกว่าเจ็บปวด ราว 1-2 สัปดาห์ต่อมา eschar จะลอกและหลุดออกเหลือเป็นแผลเป็นบริเวณรอยโรคเดิม ในระยะแรกอาจมีอาการ lymphangitis และต่อมน้ำเหลืองโตใกล้บริเวณรอยโรค อาจมีไข้ ปวคศรีษะ และปวดเมื่อยตามตัวRespiratory anthrax(woolsorters' disease) มีอาการทางคลินิก 2 ระยะ ระยะแรกอาการไข้ ปวดเมื่อยตามตัว ปวดกล้ามเนื้อ อ่อนเพลีย ไอแห้ง แน่นหน้าอก ฟังปอดอาจมีเสียง rhonchi มักให้การวินิจฉัยเป็นไข้หวัดใหญ่ หลังจากนั้น 2-4 วันจะมีอาการ respratory distress เกิดขึ้นอย่างฉับพลัน มีอาการ hypoxia และ dyspnea อย่างมาก ชีพจร อัตราการหายใจ อุณภูมิของร่างกาย สูงขึ้นทันที ตรวจพบ moise rales ที่ปอดทั้งสองข้าง พบ pleural effusion การตรวจ CXR จะพบ mediastinum กว้างและ pleural effusion ผู้ป่วยมักถึงแก่กรรมภายใน 24 ชั่วโมง ผู้ป่วย respiratory anthrax ที่กล่าวมานี้ยังไม่เคยมีรายงานไนประเทศไทยGastrointestinal anthraxเกิดจากการกินเนื้อสัตว์มี่มีโรค anthrax พบรอยโรคบริเวณ cecum และ ileum ระยะฟักต้ว 3-7 วัน อาการ เบื่ออาหาร คลื่นไส้อาเจียน มีไข้ ต่อมาปวดท้องและ bloody diarrhea ต่อมามีอาการ toxemia, shock และถึงแก่กรรมภายใน 2-5 วัน อัตราเสียชีวิต 25% ถึง 60%Oropharyngeal anthraxมีอาการบวมของคอ เจ็บคอ กลืนลำบาก เป็นไข้ ต่อมน้ำเหลืองที่คออาจโตมาก ผู้ป่วยที่ได้ยา Penicillin อุณหภูมิจะเป็นปกติใน 2-6 วันanthrax meningitis และ septicemiaเป็นโรคแทรกซ้อนจาก anthrax ชนิดอื่นๆ พบได้น้อยมาก อัตราตายสูงการวินิจฉัยทางห้องปฏิบัติการการเพาะเชื้อจาก vesicle, จากแผลในปาก น้ำในช่องท้อง น้ำไขสันหลัง เชื้อกลุ่ม Bacillus เป็น laboratory contaminant ดังนั้นหากสงสัย anthrax ต้องแจ้งห้อง ปฏิบัติการทราบด้วยเมื่อพบโรค รายงานโรคทันที การรักษาผู้ป่วย cutaneous anthrax ถ้าไม่ได้รับการรักษาอัตราตาย 20% อัตราตายจะลดลงมากถ้าได้รับยาต้านจุลชีพที่ถูกต้องrespiratory anthrax, gastrointestinal anthrax, anthrax meningitis และ septicemia มีอัตราตายสูงมากแม้ว่าได้รับยาต้านจุลชีพที่ถูกต้อง oropharyngeal anthrax มีอัตราตาย 10% เมื่อได้รับยาต้านจุลชีพที่ถูกต้อง ยาที่ใช้คือ penicillin G ขนาด 4 ล้าน unit ฉีดเข้าเส้นทุก 4-6 ชั่วโมงเวลา 7-10 วัน ผู้ที่แพ้ penicillin อาจใช้ erythomycin, tetracyclin หรือ chloramphenicol แทน doxycycline 200 mg, ciprofloxacin 400 mg ทุก 12 ชั่วโมง วัคซีนป้องกันโรค anthrax ในคนวัคซีนป้องกันโรค anthrax ในคนยังไม่มีใช้ในประเทศไทย ที่มีใช้ในต่างประเทศเป็น killed vaccine ประกอบด้วย anthrax toxin ซึ่งผ่านกระบวนการ alum precipitation สามารถป้องกันโรคได้มากกว่า 90% (cell-free filtrate vaccine ผลิตโดย BioPort Corporation) ขณะนี้มีวัคซีนชนิดใหม่ DNA recombinant ซึ่งอยู่ระหว่างการทดลองและได้ผลดีการป้องกันควบคุมโรคแอนแทรกซ์การควบคุมโรคแอนแทรกซ์ในคนและสัตว์ มาตรการที่สำคัญคือ การฉีดวัคซีนป้องกันโรคแอนแทรกซ์แก่ วัว ควาย ในพื้นที่เสี่ยง (ได้แก่ พื้นที่ที่เคยมีการระบาดของโรคซ้ำอยู่เสมอ รวมทั้งพื้นที่ชายแดน) ควบคู่ไปกับการกำจัดหรือทำลายสัตว์ที่เป็นโรคไม่ให้มีการผ่าซากและไม่ให้มีการนำซากมาใช้ประโยชน์ต่อไป แต่ในทางปฏิบัติทำได้ยากมาก เนื่องจากประชาชนบางส่วนยังไม่เห็นความสำคัญของการแจ้งต่อปศุสัตว์ มีการเคลื่อนย้ายและผ่าซากนำไปขายและมีการลักลอบนำวัวควายจากประเทศข้างเคียงตามบริเวณชายแดนเข้าประเทศ โดยสัตว์เหล่านั้นไม่ได้รับการควบคุมโรคการควบคุมโรคขณะเกิดโรคระบาด เมื่อทราบว่ามีผู้ป่วยที่เป็นหรือสงสัยว่าเป็นโรคแอนแทรกซ์ เจ้าหน้าที่สาธารณสุขจะดำเนินการสอบสวนโรคในคน เก็บตัวอย่างส่งตรวจ ให้การรักษาและค้นหาผู้สัมผัสโรคเพิ่มเติม พร้อมทั้งให้สุขศึกษาแก่ประชาชนในพื้นที่ โดยแจ้งให้กองระบาดวิทยา สำนักงานปลัดกระทรวงสาธารณสุขและสำนักงานควบคุมโรคติดต่อเขตทราบ พร้อมทั้งประสานไปยังปศุสัตว์ในพื้นที่เพื่อจะได้ดำเนินการควบคุมโรคติดต่อในสัตว์ให้สงบโดยด่วน การเฝ้าระวังและควบคุมโรคแอนแทรกซ์จะมีประสิทธิผลถ้าประชาชนโดยเฉพาะอย่างยิ่งอยู่ในพื้นที่เสี่ยง ให้ความร่วมมือกับเจ้าหน้าที่ของงรัฐคอยสอดส่องดูแลว่ามีวัว ควายในพื้นที่มาจากที่อื่นเข้ามาในพื้นที่ แล้วมีอาการ น่าสงสัยว่าจะเป็นโรคหรือไม่ ดังนั้นการประชาสัมพันธ์ให้ประชาชนทราบอาการของคนและสัตว์ที่พึงสังสัยว่าเป็นโรคนับว่าสำคัญมาก เพื่อที่ประชาชนจะได้รีบแจ้งเจ้าหน้าที่ให้ไปดำเนินการควบคุมการระบาดของโรคให้สงบโดยเร็วไม่ให้มีการระบาดซ้ำ ในพื้นที่เดิมและป้องกันการระบาดไปยังพื้นที่อื่นต่อไป กองโรคติดต่อทั่วไป กรมควบคุมโรคติดต่อ กระทรวงสาธารณสุข ใคร่ขอความร่วมมือจากประชาชน ต้องไม่นำสัตว์ ที่ป่วยตาย โดยไม่ทราบสาเหตุไปใช้ประโยชน์ไม่ว่าจะเป็นการบริโภคหรืออื่นๆ และรีบแจ้งปศุสัตว์ท้องที่โดยเร็ว การเลือกซื้อเนื้อวัว ควาย ควรเลือกซื้อจากแหล่งที่เชื่อถือได้ นอกจากนี้การบริโภคเนื้อสัตว์ควรปรุงให้สุกจริงๆ เพราะไม่ใช่ว่าจะปลอดภัยจากโรคแอนแทรกซ์เท่านั้น แต่ปลอดภัยจากเชื้อโรคอื่น ๆ ที่ติดต่อมากับเนื้อสัตว์ได้อีกด้วย
References
ส่งเสริมสุขภาพและป้องกันโรค |